生活習慣病とは

生活習慣病は、日々の食事内容や運動習慣、喫煙・飲酒、睡眠、ストレスなど、日常生活に関わる要因や遺伝的素因によって発症・進行する病気の総称です。
初期段階では自覚症状が現れないことが多く、気づかないうちに動脈硬化が進行し、やがて脳卒中や心筋梗塞といった命に関わる重大な病気を引き起こすリスクがあります。そのため、早期発見と併せて、適切な治療や生活習慣の見直しが重要です。
当院では、患者さま1人ひとりの生活スタイルを丁寧に伺いながら、継続しやすく実践的な生活習慣の改善方法をご提案しています。特に以下のような項目を重点的に確認します。
- 食事習慣:1日あたりの食事回数、食べる時間、食事の内容やバランス
- 運動習慣:日常的な運動の有無、頻度、運動の種類や継続時間
- 睡眠状況:就寝時刻、睡眠時間、睡眠の質や目覚めの感覚
- 嗜好品の摂取:喫煙・飲酒の習慣、頻度、摂取量
- ストレス状態:日常生活でのストレスの内容、その対処方法や心身への影響
高血圧
高血圧とは

心臓は収縮と拡張を繰り返し、全身に血液を送り出します。このとき血管にかかる圧力が「血圧」です。高血圧とは、安静時の血圧が持続的に高い状態で、具体的には収縮期血圧140mmHg以上、または拡張期血圧90mmHg以上、あるいはその両方を指します。
血圧は体調、感情、日常の動作などで変動するため、1回の測定だけで診断せず、複数回の測定で基準値を超える場合に高血圧と診断されます。高血圧が続くと血管に負担がかかり、動脈硬化が進行。心疾患や脳卒中などのリスクが高まりますが、初期には症状がほとんどないため、早期発見と管理が重要です。
年齢や疾患別の目標血圧
2025年高血圧管理・治療ガイドライン(JSH2025)に基づき、年齢や持病を問わず、家庭血圧125/75mmHg未満を基本目標とします。診察室血圧は以下の通りです:
| 対象者 | 診察室血圧 | 家庭血圧 |
|---|---|---|
| 全年齢・全疾患 | 130/80mmHg未満 | 125/75mmHg未満 |
| 75歳以上(忍容性考慮) | 140/90mmHg未満(個別調整可) | 125/75mmHg未満 |
| 慢性腎臓病(尿蛋白陽性/陰性) | 130/80mmHg未満 | 125/75mmHg未満 |
| 糖尿病や脳血管疾患、冠動脈疾患 | 130/80mmHg未満 | 125/75mmHg未満 |
注: 診察室では緊張により血圧が高めに出る傾向があるため、家庭血圧を重視。朝夕2回の測定が推奨されます。高齢者や特定の疾患で厳格な管理が難しい場合は、医師と相談の上、目標を調整できます。
高血圧の原因
高血圧の原因には、以下のような要因が関わります:
- 生活習慣: 塩分の多い食事、運動不足、ストレス、過度な飲酒、喫煙
- 遺伝的要因: 家族に高血圧の人がいる場合
- その他: まれに他の疾患(例: 腎臓病)や薬の副作用が原因
特に、メタボリックシンドローム(内臓脂肪蓄積+血糖・血圧・脂質異常)は、動脈硬化を進行させ、脳卒中や心筋梗塞のリスクを高めます。自覚症状が少ないため、健康診断で異常を指摘されたら、早めに受診してください。
高血圧の治療
治療の基本は生活習慣の改善です。以下のような取り組みが推奨されます:
- 適正体重の維持: BMIを25未満に
- 運動: 1日30分の有酸素運動(例: ウォーキング)
- 減塩: 1日6g未満を目標
- 禁煙・節酒: 喫煙ゼロ、飲酒は適量
- 睡眠と休息: 良質な睡眠を確保
無理のない範囲で続けることが大切です。軽度の高血圧なら、生活改善だけで血圧が安定する場合もあります。十分な効果が得られない場合は、医師が患者さまに合わせた薬物療法を提案します。
血圧が気になる方や動脈硬化のリスクが心配な方は、ぜひ当院にご相談ください。一人ひとりに最適な治療計画で、健康をサポートします。
糖尿病
糖尿病とは
 私たちの体にとって、血液中のブドウ糖は重要なエネルギー源です。血糖値とは、血液中のブドウ糖の濃度を示す数値で、食後には一時的に上昇しますが、膵臓から分泌されるインスリンの作用によって細胞へと取り込まれ、一定の範囲に保たれています。
私たちの体にとって、血液中のブドウ糖は重要なエネルギー源です。血糖値とは、血液中のブドウ糖の濃度を示す数値で、食後には一時的に上昇しますが、膵臓から分泌されるインスリンの作用によって細胞へと取り込まれ、一定の範囲に保たれています。
糖尿病は、このインスリンの分泌量が減ったり、その働きが弱まったりすることで、ブドウ糖がうまく細胞に吸収されず、血糖値が慢性的に高い状態が続く病気です。進行すると動脈硬化を加速させ、心筋梗塞や脳卒中などの重篤な病気を引き起こすリスクが高まります。さらに、毛細血管にも深刻なダメージを与え、様々な合併症の原因にもなります。
糖尿病の種類
糖尿病は主に「1型糖尿病」と「2型糖尿病」に分類されます。そのうち、全体の約95%を占めるのが2型糖尿病です。
- 1型糖尿病:ウイルス感染などがきっかけで、膵臓のβ細胞が破壊され、インスリンを全く分泌できなくなることで発症します。
- 2型糖尿病:遺伝的な素因に加え、運動不足・食生活の乱れなどの生活習慣が関与し、インスリンの分泌量や作用が低下することで発症します。
糖尿病の合併症
高血糖が続くと、全身の血管に大きな負担がかかり、動脈や毛細血管を傷つけます。これにより、様々な合併症が引き起こされます。代表的なものとして、以下の「糖尿病3大合併症」が知られています。
- 糖尿病神経障害:感覚異常や痺れを引き起こし、進行すると足の壊疽や切断のリスクがあります。
- 糖尿病網膜症:視力低下や失明の原因となる疾患で、定期的な眼科検診が必要です。
- 糖尿病腎症:腎機能が低下し、重度になると人工透析が必要になることもあります。
これらの合併症を防ぐためにも、血糖コントロールと生活習慣の見直しが不可欠です。当院では患者さま1人ひとりの生活背景に合わせたきめ細かなサポートを行っております。
糖尿病の治療
1型糖尿病
インスリンが分泌されないため、治療の中心はインスリン注射です。症状や生活スタイルに合わせて、超速効型や持効型などを使い分けます。また、日々の血糖値を自己測定し、数値を把握しながらコントロールしていくことが重要です。
2型糖尿病
食事療法と体重管理
過体重や肥満の方は、まず適正体重を目指した減量が必要です。栄養バランスの良い食事を、毎日できるだけ同じ時間に、適量摂取する習慣をつけましょう。急激な制限は継続が難しいため、無理のない範囲から始めることが大切です。
当院では、患者さまの生活スタイルや食事の好みに配慮しながら、実践しやすい食事指導を行っています。
運動療法
継続的な軽い運動によって血糖値の改善が期待できます。特に有酸素運動は、ブドウ糖の細胞への取り込みを促進し、インスリンの感受性を高めます。1回30分、週3回以上のウォーキングなどを無理のない範囲で取り入れましょう。
薬物療法
食事や運動だけでは十分な血糖コントロールが得られない場合には、内服薬やインスリンを使用することがあります。糖尿病治療薬は種類が多く、患者さまの体質や生活状況、併用薬などによって適切な選択が必要です。
当院では、患者さまの状態を総合的に確認したうえで最適な処方を行い、再診時には効果や副作用の確認を行いながら、処方内容を調整しています。服薬に関する不安や不便がある場合は、いつでもご相談ください。
脂質異常症
脂質異常症とは
血液中には、コレステロールや中性脂肪といった脂質が含まれています。代表的なものには、余分な脂質を回収して肝臓へ運ぶ HDL(善玉)コレステロール、血管壁に蓄積して動脈硬化を促す LDL(悪玉)コレステロール、そして中性脂肪(トリグリセライド) があります。
これらの数値が基準範囲から外れた状態が続くのが脂質異常症です。特に、LDLコレステロールや中性脂肪が高値を示す状態を「高脂血症」と呼び、HDLコレステロールが不足すると、動脈硬化のリスクが高まります。脂質異常症はこれらの状態の総称です。
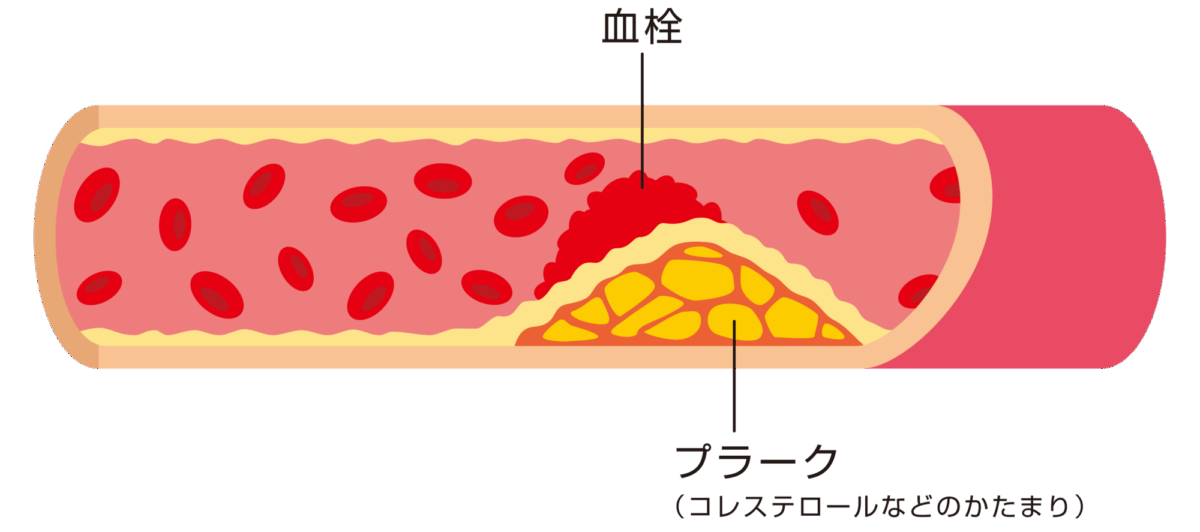
脂質異常症の原因
脂質異常症は、暴飲暴食や偏った食生活、運動不足、肥満、喫煙、過度の飲酒、ストレスといった生活習慣の影響を大きく受けます。また、遺伝的要因も関与していることが知られています。
特に内臓脂肪型肥満がある場合、LDLコレステロールや中性脂肪が増加しやすく、同時にHDLコレステロールは減少しやすい傾向にあります。この状態に高血圧や糖尿病を併発すると、数値がそれほど高くなくても動脈硬化が急速に進行する危険があります。
また、遺伝性の家族性高コレステロール血症では、若年のうちからLDLコレステロールが高値を示し、動脈硬化が進みやすくなります。その結果、血管の狭窄や閉塞が起こり、狭心症や心筋梗塞など重大な疾患に至ることもあります。発症頻度は約300人に1人とされ、進行が早いため早期発見と治療が不可欠です。健診で脂質異常を指摘された場合は、放置せず早めに受診しましょう。
脂質異常症の治療
基本となるのは生活習慣の改善です。食事療法と運動療法を組み合わせ、適正体重の維持を目指します。どの脂質に異常があるかによって治療の重点は異なりますが、いずれも継続が重要であり、これにより動脈硬化の進行を防ぐことが可能です。
脂質異常症は数値が改善・悪化しても自覚症状が乏しいため、定期的な検査と診察を受けることが欠かせません。生活習慣の改善だけでは効果が不十分な場合は薬物療法を併用します。
高尿酸血症(痛風)
高尿酸血症(痛風)とは
血液中の尿酸値が7.0mg/dLを超える状態を「高尿酸血症」といいます。この状態が続くと、尿酸が体の中で結晶化しやすくなります。関節に結晶がたまって炎症を起こすのが「痛風」、尿路にたまると「尿路結石」を引き起こします。
高尿酸血症・痛風はどのくらいいる?
高尿酸血症は、男性の約5人に1人、女性でも20人に1人にみられると言われています。痛風は特に30歳以降の男性に多く、日本全国で患者数が100万人を超えるとも言われています。生活習慣の変化により、年々増加傾向です。
痛風発作について
 痛風発作は、尿酸の結晶が関節に沈着して炎症を起こすことで発症します。主に足の親指の付け根が赤く腫れ、ズキズキとした激しい痛みを伴います。数日から2週間程度で自然に治まることもありますが、歩行困難になるほどの強い痛みが出ることも少なくありません。
痛風発作は、尿酸の結晶が関節に沈着して炎症を起こすことで発症します。主に足の親指の付け根が赤く腫れ、ズキズキとした激しい痛みを伴います。数日から2週間程度で自然に治まることもありますが、歩行困難になるほどの強い痛みが出ることも少なくありません。
発作が起きている間は、血中の尿酸値を正確に測定できないため、まずは炎症を抑える治療を優先し、落ち着いてから改めて検査・治療を行います。なお、尿酸値が基準値に下がっても、関節に残った尿酸結晶が完全に排出されるまでは治療の継続が必要です。
また、過度な運動や急激な生活習慣の変化は痛風発作を誘発する恐れがあるため注意しましょう。
痛風や高尿酸血症を疑うタイミング
- 家族に痛風の方がいる(遺伝的体質が関係します)
- **メタボリックシンドロームや慢性腎臓病(CKD)**がある
- 関節の激しい痛みや腫れ(特に足の親指の付け根)がある
→多くは1つの関節に急激な炎症が起き、発作のピークは24時間以内です
検査と診断
高尿酸血症の診断には、血液検査で尿酸値を測定します(基準値:7.0mg/dL以下)。さらに次のような項目も確認します:
- 腎機能、血糖、血圧、脂質(メタボとの関連)
- 尿中の尿酸量(尿酸のつくられすぎか、排出不足かを確認)
高尿酸血症の背景には、高血圧・糖尿病・肥満・心筋梗塞・脳卒中などが隠れている場合があり、慎重な経過観察が必要です。
高尿酸血症・痛風の治療
すぐに治療が必要とは限りません
痛風発作がない場合は、すぐに薬を使わず生活改善だけで様子を見ることもあります。
治療のポイントは「生活習慣の見直し」と「薬」
生活指導
- 食事:プリン体・果糖・砂糖の取りすぎに注意
- 飲酒:ビール・日本酒などは尿酸値を上げやすいので節度を持って
○ 目安:ビール350〜500mL/日本酒1合程度/ウイスキー60mLまで - 運動:無酸素運動は控え、ウォーキングなどの有酸素運動を1日30分程度を目標に
薬物療法
尿酸を減らす薬には2種類あります:
- 尿酸を作るのを抑える薬
- 尿酸を尿から出しやすくする薬
! 注意点
尿酸値を急に下げすぎると痛風発作を誘発することがあります。そのため、発作中はまず痛み止め(NSAIDsやコルヒチン)で症状を落ち着かせ、発作後2週間ほどしてから尿酸値を下げる薬を開始します。
すでに治療中の方は、発作が起きても薬をやめないことが重要です。
当院での取り組み
当院では、腎臓専門医が高尿酸血症・痛風に対して、腎機能の評価を重視した診療を行っています。腎臓への負担を抑え、将来の腎不全を予防するためにも、適切な介入が重要です。
「尿酸が高いと言われた」「関節が腫れて痛む」「家族が痛風で心配」など、気になることがあればお気軽にご相談ください。
メタボリックシンドローム・肥満症
メタボリックシンドロームとは
 メタボリックシンドロームは、内臓脂肪の蓄積を背景に、高血圧・高血糖・脂質異常症といった複数の代謝異常が重なった状態です。個々の異常が軽度であっても、複数の異常が重なっていることで、心疾患や脳血管疾患のリスクが大きく高まることが知られています。
メタボリックシンドロームは、内臓脂肪の蓄積を背景に、高血圧・高血糖・脂質異常症といった複数の代謝異常が重なった状態です。個々の異常が軽度であっても、複数の異常が重なっていることで、心疾患や脳血管疾患のリスクが大きく高まることが知られています。
現代社会では、デスクワークや車移動の増加、欧米型の高脂肪な食事、忙しく不規則な生活リズムなどが重なり、メタボリックシンドロームの発症が年々増加傾向にあります。
診断基準
以下の基準を満たす場合にメタボリックシンドロームと診断されます。
| 必須項目 | 男性:腹囲85cm以上 女性:腹囲90cm以上 |
|---|---|
| 2項目以上が該当 | 脂質異常:中性脂肪150mg/dL以上、またはHDLコレステロール40mg/dL未満 血圧異常:収縮期血圧130mmHg以上、または拡張期血圧85mmHg以上 高血糖:空腹時血糖110mg/dL以上 |
肥満症とは、単に体重が多いだけではなく、肥満が原因で健康に悪影響を及ぼしている状態、または将来的に健康リスクが高まる状態を指します。
肥満の判断基準
肥満を理解するうえで重要な指標が「体格指数(BMI:Body Mass Index)」です。
BMIは以下の計算式で求められます。
BMI = 体重(kg)÷ 身長(m)²
日本ではBMIが25以上を「肥満」と定義しています。
肥満の現状
2019年の国民健康・栄養調査によると、
- 男性:20歳以上の肥満の割合は 33% で、どの年齢層でも増加傾向
- 女性:肥満の割合は 22.3% で、特に若い世代では減少傾向
また、肥満の 90%以上 は、特定の病気や遺伝的要因ではなく、生活習慣など複数の要因が絡む「原発性肥満」とされています。
肥満が健康に及ぼす影響
肥満はさまざまな病気の原因となります。
- 生活習慣病(糖尿病・高血圧・脂質異常症・慢性腎臓病(CKD)・痛風など)
- 動脈硬化関連疾患(心筋梗塞・脳梗塞など)
- 運動器疾患(変形性膝関節症など)
これらの病気は 生活の質(QOL)を低下 させ、寿命を縮めるリスクが高まります。
肥満症の治療
肥満症の治療では、健康状態を把握するための検査を行うだけでなく、心理的要因や社会的背景 も考慮しながら、医師と患者が協力して治療を進めることが大切です。
メタボリックシンドロームとの違い
「メタボリックシンドローム」は、内臓脂肪の蓄積に加えて、高血圧・高血糖・脂質異常などが合わさった状態を指します。肥満と重なる部分も多いですが、必ずしも肥満である必要はありません。
健康的な生活を送るために、肥満のリスクを知り、適切な対策をとることが大切です。
メタボ健診(特定健康診査)と特定保健指導の活用を
40歳〜74歳の方を対象に、健康保険に加入している全ての方に対して「特定健康診査(通称:メタボ健診)」が実施されています。検査結果によっては、生活習慣改善に向けた「特定保健指導」を受けられます。
これらの健診と指導により、自分の健康状態を知り、運動・栄養面でのアドバイスを受けることができます。メタボリックシンドロームに該当する方やその予備群にとっては、生活習慣病の予防と早期発見に繋がる重要な取り組みです。
なお、特定健康診査や保健指導に関する詳細は、加入している医療保険者(会社員の方は勤務先の健康保険、自営業の方はお住まいの自治体など)にお問い合わせください。
脂肪性肝疾患、MASLD(代謝機能障害関連脂肪性肝疾患)
 以前は「NAFLD(非アルコール性脂肪性肝疾患)」と呼ばれていた病気で、主にアルコールを飲まない方にみられる脂肪肝の一種です。肥満や糖尿病、あるいはその予備軍といえるメタボリックシンドロームなど、代謝の異常を背景に発症します。
以前は「NAFLD(非アルコール性脂肪性肝疾患)」と呼ばれていた病気で、主にアルコールを飲まない方にみられる脂肪肝の一種です。肥満や糖尿病、あるいはその予備軍といえるメタボリックシンドロームなど、代謝の異常を背景に発症します。
ただし「アルコールを飲んでいないこと」が診断の前提だったため、現場での判断が難しいケースもありました。そこで新たに提唱されたのが MASLD(代謝機能障害関連脂肪性肝疾患) という概念です。
簡単にいうと、「肝臓に脂肪がたまり、かつ代謝の異常がある状態」です。
この脂肪蓄積が長引くと肝臓に炎症が起き、さらに進むと「MASH(代謝機能障害関連脂肪肝炎)」となり、肝硬変・肝不全・肝がんなどの重い病気の原因になります。
MASLDはどのくらい多い?
MASLDの有病率は世界全体で約25%。日本でも欧米と同様に高く、体格に関係なく見られます。
- BMI 23未満の方でも約10%
- BMI 30以上の高度肥満では80%
- 糖尿病患者では45〜60%とされています。
MASLDを疑うきっかけ
以下のような方では、血液検査などで肝機能の軽度異常(ASTやALTの上昇)が見られた場合、MASLDの可能性を考える必要があります。
- 肥満、糖尿病、高血圧、脂質異常などの生活習慣病がある
- 健診で肝機能異常を指摘された
- エコーで脂肪肝と言われた
また、進行したMASH(隠れ肝炎) を疑うポイントとして、次のような所見があります:
- 手掌紅斑、くも状血管腫(皮膚の毛細血管が拡張)
- 血小板の減少(20万/μL以下)
- AST/ALTの比率の逆転(通常ALTが高め→進行するとASTが高くなる)
- FIB-4 index(血小板・AST・ALT・年齢から算出。1.3以上は肝線維化を疑います)
MASLDが進行するとどうなる?
MASLDの進行度、特に「肝線維化」の程度が将来の予後に大きく関係します。
実はMASLDの患者さんが亡くなる原因で最も多いのは、心筋梗塞や脳卒中といった心血管疾患です。次いで多いのが、大腸がんや乳がんなどの他のがん。もちろん肝硬変や肝がんにもつながります。
そのため、消化器内科や循環器内科とも連携し、早い段階でMASHの可能性を見極めることが重要です。
検査と診断
MASLDが疑われるときには、以下のような検査を行います:
- 腹部エコー:肝臓が「白っぽく」映る高エコー像
- 腹部CT:肝臓の密度が低く見える所見
- 血液検査:ALT(GPT)が30U/Lを超える場合、炎症の可能性が高いとされます
※日本肝臓学会では「ALT>30」を早期診断の目安としています - FIB-4 indexなどで肝線維化の有無を確認します
MASLDの治療
MASLDの基本治療は、「生活習慣の見直し」です。
ポイントは次の3つです。
① 食事療法
- 適正なカロリーとバランスを心がけた食事
- 体重の5〜7%以上の減量が目標
- 最近注目されている時間制限食(夕食後から朝食まで12〜14時間食べない)も効果的です
※ただし筋力低下を防ぐため運動も重要です
② 運動療法
- 有酸素運動(ウォーキング、ジョギングなど)
- 筋トレ(レジスタンス運動)
- 高強度インターバルトレーニングも有効とされています
③ 薬物療法
糖尿病を伴う場合、高インスリン血症を起こしにくい治療が重要です。
近年は以下のような薬で肝臓を守る効果も報告されています:
- SGLT2阻害薬(飲み薬)
- GLP-1受容体作動薬(注射薬)
それぞれに合った治療がありますので、ぜひ医師にご相談ください。
当院での対応
健診で「肝臓の値が高い」と言われた方、エコーで「脂肪肝」を指摘された方、あるいは健康診断の数値に不安がある方は、お気軽にご相談ください。
早期発見・早期対応が、将来の重い病気を防ぎます。


