一般内科

当院では、発熱、喉の痛み、鼻水・鼻づまり、咳・痰、頭痛といった風邪症状から、腹痛、下痢、嘔吐、便秘などの消化器症状、胸痛や息苦しさなどの呼吸器症状まで、幅広い内科疾患の診療を行っています。どの診療科を受診すればよいか分からない場合でも、まずはご相談ください。必要に応じて、より専門的な診療が必要な場合には適切な医療機関をご紹介いたします。
急な症状から慢性疾患まで対応
急性疾患として、風邪やインフルエンザ、胃腸炎、膀胱炎、熱中症などの診療を行っています。さらに、高血圧、糖尿病、脂質異常症、痛風、骨粗鬆症、花粉症、喘息、貧血、不眠症などの慢性疾患の継続的な管理も行っています。健康診断や人間ドックで異常を指摘された場合も、精密検査や適切な治療を提供いたしますので、お気軽にご相談ください。
こんな症状があったらご相談ください
- 発熱、頭痛、喉の痛み、咳、鼻水・鼻づまり
- 胸痛、胸部圧迫感、息切れ、動悸
- 吐き気、嘔吐、腹痛、便秘、下痢
- むくみ、立ちくらみ、めまい、全身倦怠感
- 皮膚の発疹、かゆみ
- 体重の急な増減
地域のかかりつけ医として
当院は、地域に根差した「かかりつけ医」として、患者さまのお話を丁寧に伺いながら診療を行っています。治療の方針については分かりやすく説明し、患者さまやご家族のライフスタイルに合わせた健康管理のアドバイスも行います。
また、健康診断や検診で異常が見つかった際にも、必要な精密検査や治療を行い、適切な医療機関と連携しながらサポートいたします。どんな些細なことでも、お身体の不調を感じた際には、お気軽にご相談ください。
腎臓高血圧内科
慢性腎臓病(CKD)について
 「慢性腎臓病(Chronic Kidney Disease:CKD)」という言葉を聞いたことがありますか?
「慢性腎臓病(Chronic Kidney Disease:CKD)」という言葉を聞いたことがありますか?
CKDとは、腎臓に何らかの障害があり、それが少なくとも3ヶ月以上続いている状態を指します。
CKDの原因は様々で、糖尿病や高血圧、糸球体腎炎、遺伝的な要因などが関係しています。
近年、このCKDが「新たな国民病」として注目されているのには、大きく3つの理由があります。
多くの人がかかる病気だから
日本では、約2,000万人、つまり成人の5人に1人がCKDに該当すると推計されています。腎臓の働きは加齢とともに少しずつ低下するため、今後、高齢化が進むにつれてさらに増えると考えられています。
放っておくと危険な病気だから
CKDが進行すると腎不全に至り、透析治療や腎移植が必要になることがあります。
また、たとえ軽度のCKDでも、心筋梗塞や脳卒中といった心臓や血管の病気のリスクが高まることが分かっています。
早めの対策で予防・進行を遅らせることができるから
生活習慣を少し見直すだけで、腎臓を守ることができます。
例えば、塩分を控えた食事や適度な運動を取り入れることが大切です。
また、適切なお薬を服用することで、腎臓の働きを保つ手助けをすることもできます。
受診の大切さ
健康診断で「尿検査の異常(蛋白尿・血尿)」や「腎機能の低下(eGFR<60)」を指摘されたら、早めに医療機関を受診しましょう。
CKDの初期は自覚症状がほとんどないため、気づいたときには進行していた…ということも少なくありません。
腎臓を守るためには、医師や看護師だけでなく、患者さまご自身やご家族と一緒に取り組んでいくことがとても大切です。
私たちと一緒に、大切な腎臓の健康を守っていきましょう。
IgA腎症(慢性糸球体腎炎)
IgA腎症は、腎臓の糸球体に免疫グロブリンA(IgA)が沈着し、慢性的な炎症を引き起こす疾患で、日本人に最も多い原発性糸球体腎炎です。多くは健診で血尿や蛋白尿を指摘されて、腎生検(腎臓の一部を採取して顕微鏡で詳しく調べる検査)の結果、発見されます。症状が軽度でも放置すると腎機能が徐々に低下し、将来的に末期腎不全へ進行する可能性があります。治療は、血圧・尿蛋白の管理を基本とし、ACE阻害薬やARBの投与、扁桃摘出術やステロイド療法を組み合わせて行います。早期診断と適切な治療介入により、長期的な腎機能の維持が期待できます。
ネフローゼ症候群
ネフローゼ症候群は、糸球体(しきゅうたい)の障害により尿中に大量の蛋白質が漏出し、血中の蛋白質が減少することで全身に浮腫(むくみ)が出現する疾患です。成人では、原発性腎疾患や糖尿病、膠原病、薬剤性など多様な原因が関与します。主な症状は、顔や下肢の浮腫、体重増加、尿の泡立ちなどです。治療は、ステロイド薬や免疫抑制薬による炎症のコントロールに加え、塩分制限・蛋白質摂取量の調整などの食事療法を行います。
多発性嚢胞腎
多発性嚢胞腎は、腎臓の中に嚢胞(のうほう)と呼ばれる液体を含んだ袋状の構造が多数形成され、徐々に腎臓の正常な組織を圧迫・置き換えていく進行性の疾患です。多くは遺伝的要因によって発症し、加齢とともに嚢胞が増大して腎機能が低下します。初期には自覚症状がほとんどありませんが、進行すると高血圧、血尿、腹部膨満感、腰背部痛などがみられることがあります。血圧管理や水分摂取、腎保護薬・水利尿薬の使用により進行を抑制することが可能です。
腹膜透析(おうち透析)について
 腹膜透析は、ご自身のお腹の中にある「腹膜」という膜をフィルターとして使い、体にたまった老廃物や余分な水分を取り除く透析方法です。お腹に透析液を一定時間入れておくことで、腹膜を通して不要な物質が透析液に移動し、その液を新しいものに入れ替えることで血液をきれいにします。
腹膜透析は、ご自身のお腹の中にある「腹膜」という膜をフィルターとして使い、体にたまった老廃物や余分な水分を取り除く透析方法です。お腹に透析液を一定時間入れておくことで、腹膜を通して不要な物質が透析液に移動し、その液を新しいものに入れ替えることで血液をきれいにします。
血液透析のような急激な体調変化が少なく、24時間かけてゆっくり行うため、体への負担が比較的少ないのが特徴です。
通院は月1~2回程度で、ご自宅や職場などでご自身のペースに合わせて行えます。血圧の変動が少なく、腎臓の残っている働きを長く保てる可能性のあるところが最大の利点です。また、夜間の就寝中に自動で行う方法(APD)など、生活スタイルに合わせた治療方法を選ぶこともできます。
当院では「おうち透析」として、腹膜透析を行っている患者さまの診療を積極的に受け入れております。腹膜透析は一般的に、導入を行った医療機関(主に大規模病院)での管理が中心となりますが、患者さまの増加や通院負担の大きさから、地域のクリニックと大病院が連携して診療を分担する体制が推奨されています。
当院では、日常的な診療や継続管理を地域で担い、必要時には導入病院をはじめとした専門医療機関と連携して対応いたします。また、通院が難しい腹膜透析患者さまには、在宅での訪問診療にも対応しております。腹膜透析で通院先をお探しの方や、管理にお困りの際は、どうぞお気軽にご相談ください。
高血圧について

「血圧が高め」と言われたことはありますか?
高血圧は診察室で測った血圧が140/90mmHg以上、または家庭で測った血圧が135/85mmHg以上の場合に診断されます。
しかし、この基準を正しく知っている方は意外と少なく、日本では約4,300万人が高血圧と推定されています。さらに、そのうち約1,400万人(約3割) は治療を受けておらず、自分が高血圧であることに気づいていないと言われています。
なぜ高血圧を治療する必要があるのか?
高血圧を放置すると、心臓や脳、腎臓に負担がかかり、心筋梗塞、脳卒中、慢性腎臓病(CKD)などの合併症を引き起こすリスクが高まります。特に腎臓は血圧の影響を受けやすく、高血圧が続くことで腎機能が低下し、透析が必要になるケースもあります。また、腎機能が低下すると、他の医療(がん治療における抗がん剤の投与量など)にも影響を及ぼすことがあるため、血圧の適切な管理がとても重要です。
高血圧の治療方法
高血圧の治療は、まず生活習慣の改善から始めます。
- 食塩摂取を1日6g未満に抑える(外食時のスープを残す、減塩調味料を活用する など)
- 適度な運動を取り入れる(ウォーキングや軽いストレッチ など)
- 肥満がある場合は、適正体重を目指す
これらを意識するだけでも、血圧が安定しやすくなります。
さらに、糖尿病や脂質異常症などの持病がある方や、生活習慣の改善だけでは血圧が下がらない方には、お薬を使った治療も行います。
ただし、高齢の方や腎臓に負担がかかりやすい方の場合は血圧を下げすぎると逆に腎機能が悪化することもあるため、慎重な調整が必要です。
そのため、1人ひとりの体の状態に合わせた治療を行うことが大切になります。
隠れた高血圧に注意!
高血圧には、遺伝や生活習慣が原因となる「本態性高血圧」のほかに、ホルモンの異常や睡眠時無呼吸症候群などが関係する「二次性高血圧」もあります。
特に若い方で生活習慣に問題がないのに血圧が高い場合は、この二次性高血圧の可能性があるため、専門的な検査が必要になります。
まずは血圧を測ることから
健康診断やスポーツクラブなどで血圧が高めと言われた方や、高血圧の家族歴がある方は、ぜひ一度ご相談ください。また、家庭での血圧測定がとても大切になります。正しい測定方法についてもお伝えしますので、来院時にお気軽にご相談ください。
糖尿病内分泌内科
糖尿病について
糖尿病とは、インスリン(血糖値を下げるホルモン)が不足したり、うまく働かなくなったりすることで、血糖値が高い状態が続く病気です。
この状態が続くと、心筋梗塞・脳卒中・目や腎臓、神経の障害など、様々な合併症を引き起こす可能性があります。
糖尿病の診断と現状
糖尿病は血液検査で血糖値やHbA1cを測定することで診断されます。
日本では約1,000万人の方が糖尿病と強く疑われており、予備軍を含めると2,000万人もの人が高血糖の状態にあると言われています。
これは決して珍しい病気ではなく、多くの方が向き合う必要がある病気ということです。
ひとりひとりに合った治療を
近年、糖尿病の治療薬の選択肢が増え、年齢や体型、併存疾患などに応じた個別に最適な治療を選ぶことができるようになってきました。「糖尿病はこう治す」という決まった型ではなく、それぞれの生活や体の状態に合わせた治療が大切なのです。
糖尿病に対する誤解をなくすために
糖尿病というと、「生活習慣病=自己責任」と考えられがちですが、実は約半数の方は遺伝的な体質が関係しています。
このため、「糖尿病がある」というだけで偏見を持たれたり、本人が過度に責任を感じたりすることが社会的な問題になっています。このようなスティグマ(偏見や差別)を排除するため、「糖尿病」の呼称を世界共通語の「ダイアベティス」に変更するアドボカシー活動が展開されています。
糖尿病は正しく理解し、適切に付き合えば、安心して社会生活を送り、イキイキと過ごすことができる病気です。
私たちは、糖尿病と向き合う全ての方が前向きに生活できるようサポートしていきます。
甲状腺機能異常症について
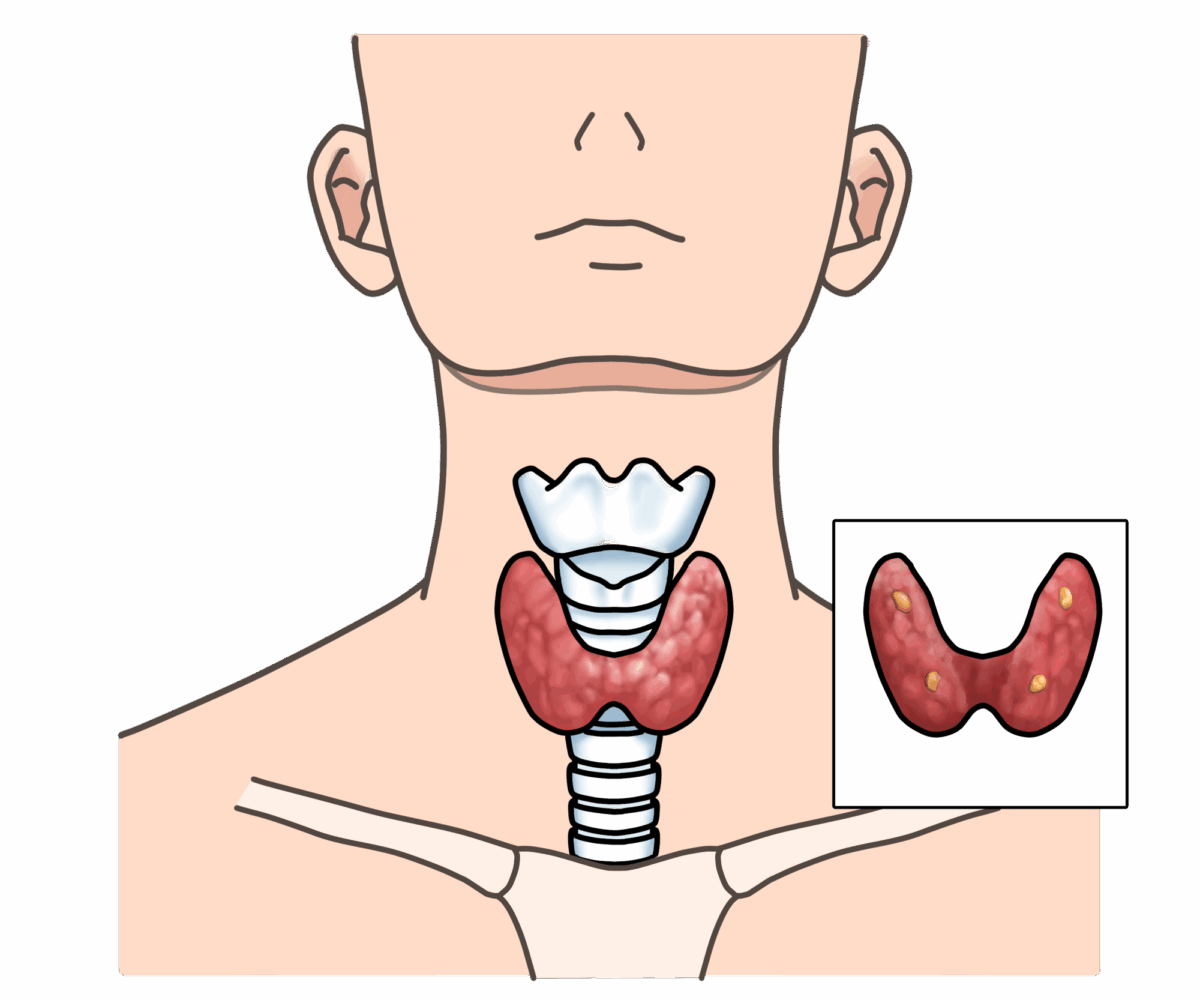 甲状腺(こうじょうせん)は、喉ぼとけのすぐ下にある小さな臓器で、体のエネルギー代謝をコントロールする「甲状腺ホルモン」を作っています。このホルモンが多すぎたり少なすぎたりする状態を「甲状腺機能異常症」と呼びます。
甲状腺(こうじょうせん)は、喉ぼとけのすぐ下にある小さな臓器で、体のエネルギー代謝をコントロールする「甲状腺ホルモン」を作っています。このホルモンが多すぎたり少なすぎたりする状態を「甲状腺機能異常症」と呼びます。
主に以下の2つに分けられます。
- 甲状腺機能亢進症(こうじょうせんきのうこうしんしょう):甲状腺ホルモンが多くなりすぎた状態
- 甲状腺機能低下症(こうじょうせんきのうていかしょう):甲状腺ホルモンが少なすぎる状態
これらは血液検査で甲状腺ホルモンの値や、特有の抗体を調べることで診断します。
甲状腺機能亢進症(こうじょうせんホルモンが多すぎる)
主な原因は「バセドウ病」という自己免疫の病気で、甲状腺機能亢進症の90%以上を占めます。特に20〜30代の女性に多く見られます。
甲状腺機能低下症(こうじょうせんホルモンが少なすぎる)
こちらは甲状腺ホルモンの分泌が不足している状態です。
多くの場合、「橋本病(はしもとびょう)」という病気が原因で、特に女性に多く見られます。
ヨウ素のとりすぎにご注意
昆布やイソジンうがい薬など、ヨウ素を多く含むものを日常的に使用していると、甲状腺機能に影響することがあります。心当たりがあれば、受診時にお伝えください。
ご自身では気づきにくい症状もありますので、「ちょっと変だな」と思ったら、早めのご相談をお勧めします。
甲状腺の病気は、きちんと治療すれば普段通りの生活を送ることができます。安心してご相談ください。
訪問診療
訪問診療のご案内
 歩行が困難な方や寝たきりの方、退院後の通院が難しい方を対象に、医師がご自宅へ伺い診療を行うのが「訪問診療」です。住み慣れたご自宅で継続的な医療を受けられるため、移動の負担がなく、ご本人だけでなくご家族の心身のご負担も軽減されます。
歩行が困難な方や寝たきりの方、退院後の通院が難しい方を対象に、医師がご自宅へ伺い診療を行うのが「訪問診療」です。住み慣れたご自宅で継続的な医療を受けられるため、移動の負担がなく、ご本人だけでなくご家族の心身のご負担も軽減されます。
訪問診療をご希望の場合は、事前に当院との契約が必要となります。
また、通常外来に通院中の方への緊急往診にも対応しておりますが、診療状況によってはお伺いできない場合もございますので、あらかじめご了承ください。
訪問診療の対象となる方
以下のような事情により、通院が困難な方が対象です。
- 加齢や疾患、障害、後遺症などにより外来通院が難しい方
- 在宅での療養を希望される方
- 退院後の医療・介護サポートが必要で、通院が現実的でない方
※現在、腹膜透析を行っている方や保存的腎臓療法中の方を除き、訪問診療の対象は当院に通院されている患者さまを中心としております。
訪問診療で可能な処置
- 経管栄養法
- 自己注射の在宅管理
- 在宅酸素療法
- 膀胱カテーテルの留置
- 点滴治療
- 腹膜透析 など
医療機関の方へ
当院では、在宅療養中の方や施設に入居されている方を対象に、計画的かつ継続的な訪問診療を行っております。医療の進歩により、これまで入院が必要だった処置の多くが在宅でも可能となり、「自宅で安心して過ごしたい」という患者さまの思いに応えられる体制が整ってきました。
今後は、地域の医師・看護師・介護支援専門員(ケアマネージャー)・介護職・訪問看護師など、多職種が連携しながらチームで患者さまを支えることが、より一層重要になると考えています。地域に根ざした医療を担う一員として、パートナーの皆さまと協力し、安全で質の高い在宅医療の提供を目指してまいります。
退院後のサポート
退院を予定されている患者さまで、退院後は当院の訪問診療をご希望の場合には、退院前にカンファレンス(多職種会議)を実施いたします。
このカンファレンスでは、入院先の医療スタッフ(医師・看護師・ソーシャルワーカー・リハビリスタッフ)と、在宅医療に関わる関係者(訪問診療医・訪問看護師・歯科医師・ケアマネージャー・介護事業所・保健師など)が集まり、退院後の医療的ケアや生活支援について情報共有を行います。
多職種による連携を事前に整えることで、退院後もご自宅で安心して療養生活を送れる環境が整い、患者さまを中心としたスムーズな医療と介護の提供が実現されます。腹膜透析を行っている方や、保存的腎臓療法をご希望の方がいましたら、どうぞお気軽に当院へご相談ください。


