睡眠時無呼吸症候群とは

睡眠時無呼吸症候群(SAS:Sleep ApneaSyndrome)は、睡眠中に何度も呼吸が止まる、あるいは浅くなることで、十分な睡眠が取れなくなる病気です。例えば、7時間の睡眠中に10秒以上の無呼吸が30回以上ある場合や、1時間あたり平均5回以上の無呼吸・低呼吸が見られる場合には、この疾患に該当すると診断されます。
この病気では、睡眠中に「大きないびき」や「うなり声」が聞こえるほか、「夜中に何度もトイレに起きる」「起床時に頭が重い」「日中の強い眠気」「集中力や注意力の低下」「慢性的な疲労感」といった症状が現れます。こうした不調は日常生活に支障を及ぼすだけでなく、居眠り運転など重大な事故の引き金にもなりかねません。
主な原因は、上気道(鼻や喉など空気の通り道)の閉塞です。気道が塞がれることで呼吸が一時的に止まり、体内の酸素が不足する状態が繰り返されます。この酸素不足が続くと、血管や心臓に大きな負担がかかり、高血圧、心筋梗塞、脳卒中などを引き起こすリスクが通常の2〜5倍にまで高まるとされています。
なお、いびきは自分自身では気づきにくいため、ご家族の指摘によって初めて発覚するケースも少なくありません。発症は中高年の男性に多く見られ、女性の場合は閉経後の50歳以降からリスクが上昇すると言われています。
睡眠時無呼吸症候群の症状
睡眠時無呼吸症候群では、就寝中・起床時・日中のそれぞれのタイミングで現れる症状が異なります。特に睡眠中の症状は本人が自覚しにくいため、ご家族など周囲の方からの指摘が重要な手がかりです。
就寝中
- 大きないびきをかく
- いびきの後に呼吸が止まり、しばらくしてから喘ぐように呼吸が再開する
- 呼吸が断続的に止まる
- 夜中にトイレへ行くために目が覚める(夜間頻尿)
- 何度も目が覚める
- 寝ている途中でむせたり、咳き込んだりする
- 呼吸の乱れや息苦しさ
起床時
- 朝起きたときに頭痛がある
- 起床時の身体の重さ・倦怠感
- 口や喉の渇き
- 十分寝たはずなのに、熟睡感がない
日中
- 体が重く、慢性的な倦怠感がある
- 注意力や集中力が低下していると感じる
- 強い眠気に襲われる
- 一瞬、意識が飛ぶような感覚がある
- 車の運転中、気づかないうちに寝てしまった経験がある
睡眠時無呼吸症候群の発症リスク
睡眠時無呼吸症候群の発症には、上気道の狭窄や閉塞が深く関わっています。いびきは、狭くなった気道を空気が通過する際に喉の粘膜が振動して起こる音で、無呼吸とはその上気道が完全に塞がれて一時的に呼吸が止まってしまっている状態です。
特に肥満は代表的なリスク因子の1つで、上気道の周囲に脂肪がつくことにより、気道が圧迫されやすくなります。また、仰向けで寝ることで、重力の影響で舌や軟口蓋が喉の奥に落ち込み、気道が塞がれることもあります。実際に、睡眠時無呼吸症候群の患者さまの約6割は肥満を伴っているとされています。
肥満を解消することは、無呼吸の改善だけでなく、高血圧・糖尿病・脂質異常症などの生活習慣病の予防や進行抑制、さらには動脈硬化のリスク低下にも繋がります。
また、以下も上気道の閉塞リスクを高める要因です。
- 顎が小さい(下顎が後退している)
- 舌や扁桃腺が大きい
- 慢性鼻炎による鼻づまりがある
睡眠時無呼吸症候群の診断・検査
セルフチェック
睡眠時無呼吸症候群の疑いがある場合、まずは日中の眠気の程度をセルフチェックしてみましょう。日常生活の中で眠気を感じやすい状況に対して、以下のように点数をつけて評価します。
点数
0点:眠気を全く感じない
1点:ときどき居眠りしてしまう
2点:頻繁に居眠りしてしまう
3点:ほとんど毎回居眠りしてしまう
| 状況 | 点数 | |||
| 座って読書をしているとき | 0 | 1 | 2 | 3 |
|---|---|---|---|---|
| テレビを見ているとき | 0 | 1 | 2 | 3 |
| 図書館、映画館、会議など静かな場所で座っているとき | 0 | 1 | 2 | 3 |
| 午後に横になってリラックスしているとき | 0 | 1 | 2 | 3 |
| 昼食後、お酒を飲んでいない状態で座っているとき | 0 | 1 | 2 | 3 |
| 他人が運転する車に1時間ほど乗っているとき | 0 | 1 | 2 | 3 |
| 渋滞中に自分で運転し、数分間停止しているとき | 0 | 1 | 2 | 3 |
- 0~4点:日中の眠気は少ないと考えられます
- 5~10点:軽度の眠気が確認できます
- 11点以上:強い眠気がある可能性があり、睡眠時無呼吸症候群のリスクが高い状態です。早めの受診をお勧めします
当院では、上記のセルフチェックや問診の内容を踏まえ、睡眠時無呼吸症候群の可能性があると判断された方に対し、ご自宅で実施できる簡易検査をご案内しています。この検査結果をもとに、必要に応じて詳しい診断と治療をご提案いたします。
簡易睡眠時無呼吸検査
睡眠時無呼吸症候群の可能性を調べるために、当院ではご自宅で実施可能な簡易検査を行っております。名刺サイズの小型機器を前胸部と手首に装着し、センサーを指に取り付けた状態で一晩お休み頂くことにより、睡眠中の姿勢やいびき、無呼吸の回数・持続時間などを記録することができます。
機器のご返却後にデータを解析し、数日で結果が判明します。診断では、「AHI(Apnea Hypopnea Index:無呼吸低呼吸指数)」という指標を用いて、無呼吸の重症度を評価します。これは、1時間あたりに起こる無呼吸および低呼吸の合計回数を示すもので、治療の必要性や方法を判断する重要な基準です。
AHI数値
| 〜20未満(軽症) | 経過観察またはマウスピース治療を検討します。 |
|---|---|
| 20~40(中等症) | 精密検査が必要で、マウスピースまたはCPAP療法を選択します。 |
| 40以上(重症) | CPAP療法による積極的な治療が推奨されます。 |
軽症(AHI 0〜20)
日中に強い眠気などの症状がある場合には、生活習慣の見直し(食事・運動)や、横向きで眠るなどの睡眠指導を行います。ご希望があれば、マウスピース治療が可能な連携医療機関をご紹介いたします。
中等症(AHI 20〜40)
動脈硬化検査や心電図検査などにより血管年齢を評価します。これらの結果から睡眠時無呼吸症候群の疑いが強い場合は、確定診断のためにポリソムノグラフィー(PSG)検査を実施します。
ポリソムノグラフィー(PSG)
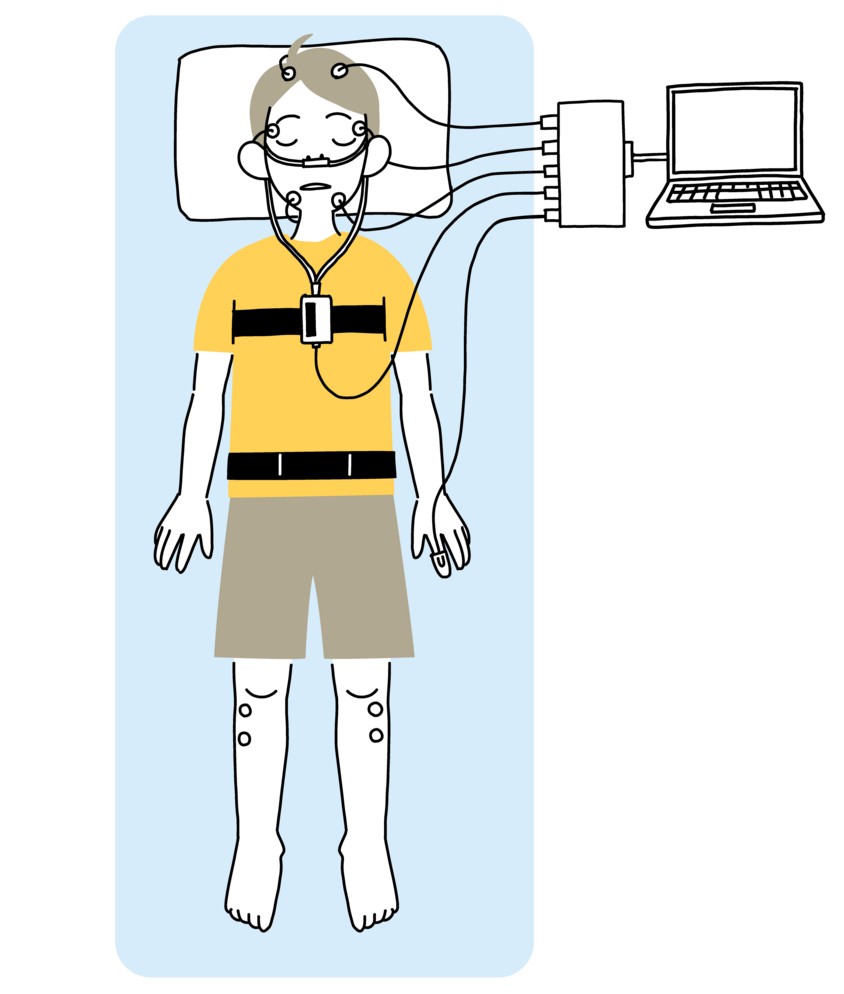 ポリソムノグラフィー(PSG)は、睡眠中の脳波・心電図・呼吸の流れ・血中酸素濃度・胸や腹部の動き・眼球や顎周りの筋活動などを詳細に測定する検査で、睡眠の質と呼吸の状態を多角的に評価できます。検査では、頭部・顎・胸部・指先などにセンサーを装着した状態で就寝して頂きます。かつては1泊入院が必要でしたが、現在では在宅での実施が可能となっており、より手軽に受けられるようになっています。
ポリソムノグラフィー(PSG)は、睡眠中の脳波・心電図・呼吸の流れ・血中酸素濃度・胸や腹部の動き・眼球や顎周りの筋活動などを詳細に測定する検査で、睡眠の質と呼吸の状態を多角的に評価できます。検査では、頭部・顎・胸部・指先などにセンサーを装着した状態で就寝して頂きます。かつては1泊入院が必要でしたが、現在では在宅での実施が可能となっており、より手軽に受けられるようになっています。
在宅検査は、簡易検査に比べて項目が多く、手順もやや複雑ですが、不明点がある場合はサポート会社に電話で問い合わせることができる体制が整っていますので、初めての方でも安心して取り組めます。
費用については、保険が適用されるため、3割負担の方であれば約12,000円です。入院を伴う場合は、別途入院費用が加算され、約30,000円程度が目安となります。時間や経済的負担を考慮すると、ご自宅での検査がより負担の少ない選択肢と言えるでしょう。
なお、当院では入院によるポリソムノグラフィー検査には対応しておりませんが、サポート会社(PHILIPS)と提携し、在宅検査を取り扱っておりますのでご希望の方は相談してください。入院検査をご希望の場合は、提携先の医療機関をご紹介いたします。
睡眠時無呼吸症候群の治療
CPAP療法
 鼻に装着したマスクを通じて、機械から一定の圧力をかけた空気を送り、気道を広げることで無呼吸や低呼吸の状態を改善します。副作用のリスクがほとんどなく、非常に高い効果を発揮するため、先進国では広く実施されています。
鼻に装着したマスクを通じて、機械から一定の圧力をかけた空気を送り、気道を広げることで無呼吸や低呼吸の状態を改善します。副作用のリスクがほとんどなく、非常に高い効果を発揮するため、先進国では広く実施されています。
この治療を開始すると、起床時の頭痛や倦怠感、日中の強い眠気、集中力や注意力の低下といった症状が迅速に改善します。ただし、CPAP療法は無呼吸・低呼吸を防ぐための治療法であり、睡眠時無呼吸症候群の根本的な原因を改善するものではない点に留意が必要です。もしマスクを装着せずに眠った場合、これまで通り無呼吸や低呼吸が再発します。以前は、CPAP機器のサイズが大きく、音も大きかったため、治療を中断する方も多くいらっしゃいました。一方、現在では機器が小型化され、音も大幅に静かになったため、以前途中で治療を断念された方にも再度お勧めできる治療法となっています。放置せず、診断・治療をおすすめする理由として、治療することで次のようなメリットが期待されるからです。
- 睡眠の質の改善と生活の質(QOL)の向上
- 心筋梗塞や脳卒中など心血管疾患のリスク軽減
- 居眠りによる交通事故や労働災害の予防
重症度が高いほど、健康リスクも高くなります。たとえば、**重症(AHI30以上)**の場合、死亡率が約2倍になるとの報告もあります。
気になることがあれば、お気軽に当院までご相談ください。
CPAP療法の適応条件
CPAP療法が保険適用となるのは、以下のいずれかの条件を満たす場合です。
- 簡易睡眠時無呼吸検査のAHI(無呼吸低呼吸指数)が40以上である場合
- ポリソムノグラフィー(PSG)検査の数値が20以上である場合
治療開始後は、一定期間ごとに月1回の経過観察を受けて頂きます。CPAP治療が軌道に乗り、症状が安定しましたら、通院間隔を2か月に1回程度まで延ばすことが可能です。ただし、治療の安全性の確保および治療効果の判定のため、少なくとも3か月に1回の受診が必要となります。
また、他院でCPAP療法を受けていた方で、転居や転勤により当院での治療を希望される方も、お気軽にご相談ください。これまで使用していた機器の種類を確認し、治療の継続方法についてご説明いたします。


