糖尿病の治療
糖尿病の治療は、大きく分けて「食事療法」「運動療法」「薬物療法(内服薬・注射)」があります。このうち、血糖値の安定に欠かせないのが、日常生活に密接に関わる食事と運動の管理です。
インターネットには様々な情報が溢れており、誤った管理を行っている方も多くいらっしゃいます。当院では、医学的根拠に基づいた「正しい治療法」をご提案し、無理なく継続できる形で実践して頂くことを重視しています。
糖尿病は完治させることはできず、長期的な血糖コントロールによって合併症を防ぎ、健康を維持することが目標です。そのためには、「適切な方法を継続すること」が何よりも重要です。
極端な糖質制限や過度な運動は、一時的に効果があっても続けることが困難で、途中で挫折してしまうケースが少なくありません。実際に多くの患者さまを診てきた中で感じるのは、「無理なく、正しく、地道に続けられる治療こそが、結果的に最も効果的である」ということです。
治療を継続するうえで重要なのは、日々の生活の中で無理なく実行できる方法を選び、定期的な通院で医師のアドバイスを受けながら軌道修正を行っていくことです。
食事療法
 2型糖尿病における治療の基本は、「食事療法」です。インスリン注射や内服薬を使用していても、食事管理を怠ると、血糖コントロールが難しくなる可能性があります。
2型糖尿病における治療の基本は、「食事療法」です。インスリン注射や内服薬を使用していても、食事管理を怠ると、血糖コントロールが難しくなる可能性があります。
糖尿病治療においては、「適切な摂取カロリー」と「糖質・脂質・蛋白質のバランス」が大切です。食事管理を行わずお薬に頼るだけの生活を続けると、体重が増加しやすくなり、その結果、お薬の効果が落ちてしまいます。お薬の効きが悪くなればさらに血糖値が上昇し、お薬の量が増えるといった悪循環に陥る恐れがあります。
このような状況を避けるために、食事の量や内容を適切に見直し、カロリーオーバーを防ぐことが何より重要です。適正なエネルギー摂取の範囲内であれば、お薬を使用していても急激に体重が増加する心配はありません。
適正エネルギー量の計算方法
目標体重を設定
目標体重( 65歳未満):身長(m)x 身長(m)x 22
目標体重( 65歳以上):身長(m)x 身長(m)x 22~25
1日あたりの適正エネルギー量を算出
適正エネルギー量(kcal/日)=目標体重 × エネルギー係数
※エネルギー係数の目安
- 軽い労作(座位中心の生活):25~30 kcal/kg
- 普通の労作(通勤・家事・軽い運動):30~35 kcal/kg
- 重い労作(力仕事・活発な運動習慣):35 kcal/kg 以上
2019年以降、適正エネルギー量の基準は以前より高めに設定されています。
まだご存じない患者さまも多いため、気になる方はお気軽にご相談ください。
運動療法
 継続的な運動は、血糖値の安定だけでなく、様々な健康効果をもたらします。
継続的な運動は、血糖値の安定だけでなく、様々な健康効果をもたらします。
運動によってインスリンの効きが良くなると、分泌量に変化がなくても血糖値を下げやすくなります。また、内臓脂肪を含む体脂肪の減少や体重のコントロールにも繋がり、結果として高血圧や脂質異常症が改善され、心筋梗塞・脳卒中などの予防にも役立ちます。さらに、大腸がんなど一部のがんに対する予防効果も報告されています。
体重が減らなくても、血糖値や脂質代謝の改善といった効果は十分に期待でき、血糖値が下がるケースも多いです。特に、食事療法だけでは筋肉量も減少しがちですが、運動を併用することで筋肉の減少を抑え、より健康的に体を保つことが可能です。
ただし、糖尿病の合併症や心臓・肺など他の病気がある場合には、運動療法をお勧めできないことがあります。そのため、運動を始める前には、血液検査や心電図、胸部レントゲン検査、尿検査、眼底検査などを受けて、体調に応じた安全な運動内容を医師と相談することが大切です。
薬物療法
内服薬
糖尿病の内服薬には様々な種類があり、患者さまの症状や体質に応じて適切なお薬が処方されます。これらのお薬は大きく分けて、「インスリンの分泌を促すお薬」「インスリンの働きを高めるお薬」「糖の吸収・排泄を調整するお薬」の3つに分類され、さらに複数の作用を組み合わせた配合薬も用意されています。
インスリン分泌を促すお薬
膵臓にあるβ細胞を刺激し、体内でのインスリン分泌を促進します。
インスリンの働きを高めるお薬
インスリンの効きが悪くなる「インスリン抵抗性」を改善します。
糖の吸収・排泄を調整するお薬
小腸での糖の吸収を緩やかにし、食後の血糖上昇を抑えるお薬や、腎臓から尿への糖の排出を促すお薬などがあります。
配合薬
異なる作用を組み合わせた配合薬も多数存在し、1錠で複数の効果が得られるため、服薬回数やお薬の種類を減らすことができます。
インスリン分泌を促し、インスリンの働きを高めるお薬として、GLP1受容体作動薬が注目されています。
GLP-1受容体作動薬(GLP-1アナログ)とは
GLP-1アナログは、もともと私たちの体内で分泌されている「GLP-1」というホルモンと同じ働きをするお薬です。血糖値が高い時だけインスリン分泌を助けるため、低血糖が起こりにくく、安全性の高い治療として注目されています。
期待できる主な効果
- 血糖コントロールの改善
食後の血糖上昇をゆるやかにし、膵臓の負担を軽減します。 - 体重コントロールの改善
食欲を自然に抑え、余分な摂取カロリーを減らします。 - 心血管イベントの抑制効果(報告あり)
糖尿病に合併しやすい心筋梗塞・脳梗塞の予防効果が期待されています。
どんな方に向いている治療?
- 生活習慣の見直しだけでは血糖値が十分に下がらない方
- 体重増加や食後高血糖が気になる方
- 心血管疾患リスク(動脈硬化・高血圧・脂質異常症 など)をお持ちの方
- メトホルミンやSGLT2阻害薬など他のお薬と組み合わせて改善を図りたい方
※ただし、膵炎の既往、重い消化器症状、著明な腎機能低下などがある場合は慎重に判断します。
よくみられる副作用・注意点
- 吐き気・胃もたれ・食欲低下(開始初期に多い)
- 便秘や胃腸の不快感
- まれに膵炎・胆石症 (症状があれば中止し評価が必要)
自己判断で用量を増やすと体調を崩すことがあるため、医師の管理下で段階的に増量していきます。
当院での治療方針
当院では糖尿病患者にGLP-1アナログの導入を行っております。痩せ薬として、ネットで購入されたという話を聞くことがありますが、適切に使用しないと危険な合併症・副作用を呈することがありますので、ぜひ内科専門医にご相談ください。
インスリン注射が必要になるケース
 1型糖尿病は、感染症などをきっかけに自己免疫が膵臓のβ細胞を攻撃し、インスリンの分泌がほとんど行われなくなる疾患です。その結果、高血糖の状態が慢性的に続くため、インスリンを外部から補う治療が必須となります。
1型糖尿病は、感染症などをきっかけに自己免疫が膵臓のβ細胞を攻撃し、インスリンの分泌がほとんど行われなくなる疾患です。その結果、高血糖の状態が慢性的に続くため、インスリンを外部から補う治療が必須となります。
2型糖尿病は、遺伝的な素因に加えて、食生活の乱れや運動不足といった生活習慣が関与して発症・進行する疾患です。発症初期には食事療法や運動療法を中心とした生活改善が基本となりますが、これらで効果が不十分な場合には、薬物療法を併用して血糖コントロールを行います。
それでも血糖値の管理が難しい場合や、膵臓の働きが著しく低下していると判断された場合には、インスリン注射を導入することがあります。インスリンを補充することで、膵臓の負担が軽減され、機能回復が期待できることもあります。
患者さまごとに適切な治療薬は異なります
2型糖尿病に対する薬物療法では、全ての患者さまに同じお薬が効果的とは限りません。1人ひとりの病状や体質に合わせて、最適な薬剤を選ぶ必要があります。効果の高い治療を行うためには、糖尿病治療に詳しい医師のもとで継続的な診療を受けることが大切です。
病態に応じて治療薬を選択する
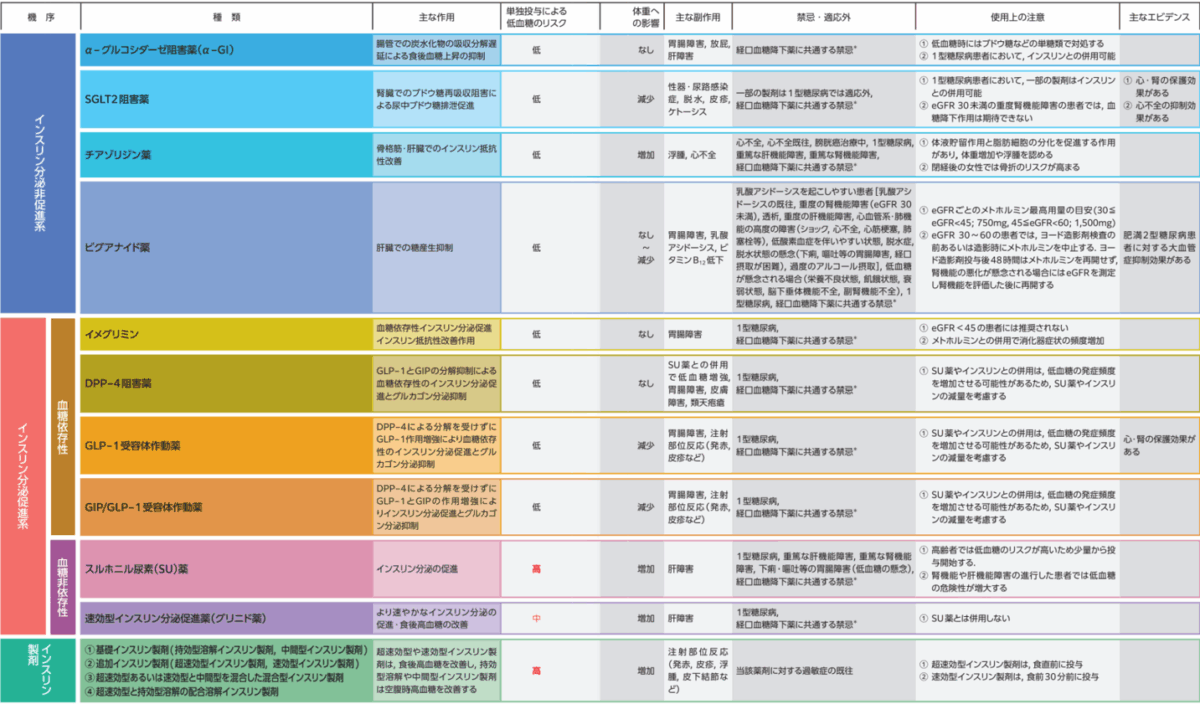
糖尿病診療ガイド2024
1型糖尿病の治療
1型糖尿病の治療では、インスリン注射が基本となりますが、日常生活の管理も重要です。食事については、過剰なカロリー摂取を避け、体重が増加しないようコントロールしましょう。
一方、運動療法に関しては、1型糖尿病における血糖コントロールに対して明確な効果があるとは言えません。ただし、体力の維持や向上、高血圧・脂質異常症の改善、さらには心筋梗塞・狭心症・大腸がんなど一部の疾患の予防といった点では、運動の継続が健康に寄与することは明らかです。


